Hva skjer med donert blod?

Når en person donerer blod, det er bare begynnelsen på en mye lengre prosess for å få blodet til en person i nød. Donert blod må gjennomgå flere trinn. Først, noe av blodet er testet, og resten av donasjonen blir behandlet. Deretter lagres blodet før det til slutt brukes til å hjelpe mennesker med medisinsk behov for blod eller blodkomponenter.
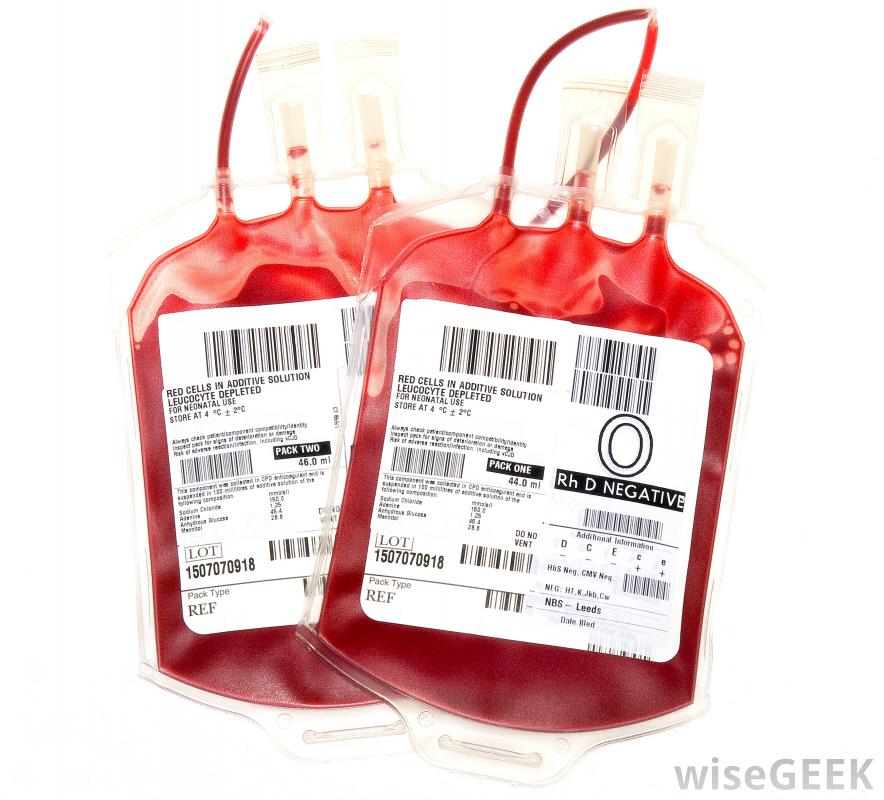
På tidspunktet for donasjonen, givere må gi informasjon om helse og blodtype og om de har visse sykdommer. For å holde blodtilførselen trygg, det donerte blodet er grundig testet for en rekke sykdommer og for å bekrefte typen. Dette gjøres hvis givere tar feil om blodtypen eller hvis de har pådratt seg en sykdom som de ikke er klar over ennå. Donert blod testes for Rheses (Rh) -faktoren; for vanlige blodtyper A, B, AB og O; og for uvanlige antistoffer og blodtyper. Hvis noen av testresultatene er positive for en sykdom, giveren blir varslet, og donasjonen blir ikke brukt.

Noen av de smittsomme sykdommene, eller sykdomsfremkallende midler, det donerte blodet er testet for inkluderer type 1 og type 2 humant immunsviktvirus (HIV), viruset som forårsaker ervervet immunsvikt syndrom (AIDS), og hepatitt B og C. Andre sykdommer som er testet for er West Nile -virus, syfilis, Chagas sykdom, og humant T-lymfotropisk virus. Testene som utføres ser etter antistoffer som en eksponert persons system vil skape. I noen tilfeller, de ser også etter nukleinsyrer skapt av selve viruset. Disse testene er nødvendige fordi en person kan bli utsatt for disse stoffene, men ikke vise symptomer, og disse stoffene kan sykeliggjøre en person når de mottas gjennom blodoverføring.
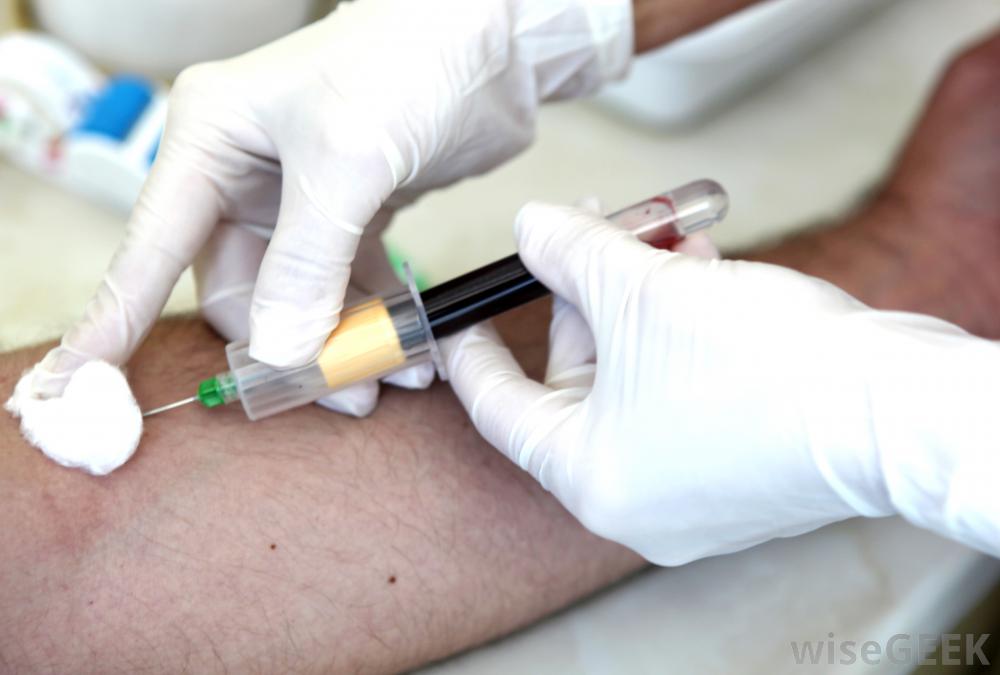
Under testing, resten av det donerte blodet går vanligvis gjennom behandling, der det er klargjort for bruk eller kan lagres som fullblod. Under behandlingen, donert blod skilles i deler eller komponenter, for eksempel røde blodlegemer, blodplater og plasma, ved å snurre den i en sentrifuge. Plasmaet kan også bearbeides videre til et stoff som kalles kryopresipitat. Komponenter gjennomgår også en prosess som kalles leukoreduksjon, som er fjerning av hvite blodlegemer slik at de ikke forstyrrer pasientens immunsystem. De separerte komponentene kan deretter brukes til å behandle flere pasienter med forskjellige tilstander, så en halvliter blod kan hjelpe mer enn én pasient.
Neste, det donerte blodet lagres til det er nødvendig. Lagringsmetoder og tidspunkter varierer avhengig av blodkomponenten. Blodplater må lagres ved romtemperatur og holdes i konstant bevegelse i en omrører, og de varer bare i fem dager. Hele blodet må kjøles ned og kan lagres trygt så lenge som 35 dager, og røde blodlegemer kan bli nedkjølt så lenge som 42 dager. Plasma og kryopresipitat har lengst lagringstid - så lenge som ett år - og er frosset.

Endelig, når det er nødvendig, det donerte blodet distribueres til sykehus for å brukes til behandling av en rekke tilstander. Hele blodet er ofte nødvendig for operasjonspasienter og traumeofre. Røde blodlegemer er nyttige ved behandling av både sigdcelleanemi og standardanemi, så vel som for andre signifikante blodtap. Blodplater brukes til å behandle visse kreftformer, slik som leukemi; plasma brukes til koagulasjonsforstyrrelser og brenningspasienter; og kryopresipitat er veldig nyttig i behandlingen av hemofili. Mange blodbanker er i stand til å sende fullblod og blodkomponenter til sykehus hver dag, når som helst.
